Remplacer une dent absente exige une solution durable et fonctionnelle. Grâce à l’implant dentaire, il devient possible de restaurer à la fois l’esthétique et la mastication. Composé de titane ou de zircone, ce dispositif s’intègre directement dans l’os afin d’assurer une fixation solide. Ainsi, il joue le rôle d’une racine artificielle et offre une stabilité optimale.
Avant l’intervention, une analyse minutieuse de la structure osseuse s’impose. En effet, une radiographie ou un scanner permet d’évaluer l’épaisseur et la densité de l’os.
Lorsque l’implant s’intègre correctement, il garantit une stabilité durable et limite les risques de complications.
Implant unitaire
Lorsqu’une dent manque, l’implant unitaire représente une option avantageuse. Il remplace uniquement la dent absente, sans toucher aux dents voisines. Ainsi, cette approche évite la pose d’un bridge, qui nécessite souvent une taille des dents adjacentes.
La mise en place d’un implant unitaire se déroule en plusieurs étapes. Tout d’abord, si nécessaire, l’extraction de la dent précède une période de cicatrisation. Ensuite, le praticien insère l’implant directement dans l’os. Enfin, une fois l’ostéointégration terminée, une couronne vient recouvrir l’implant afin de redonner un aspect naturel à la dentition.
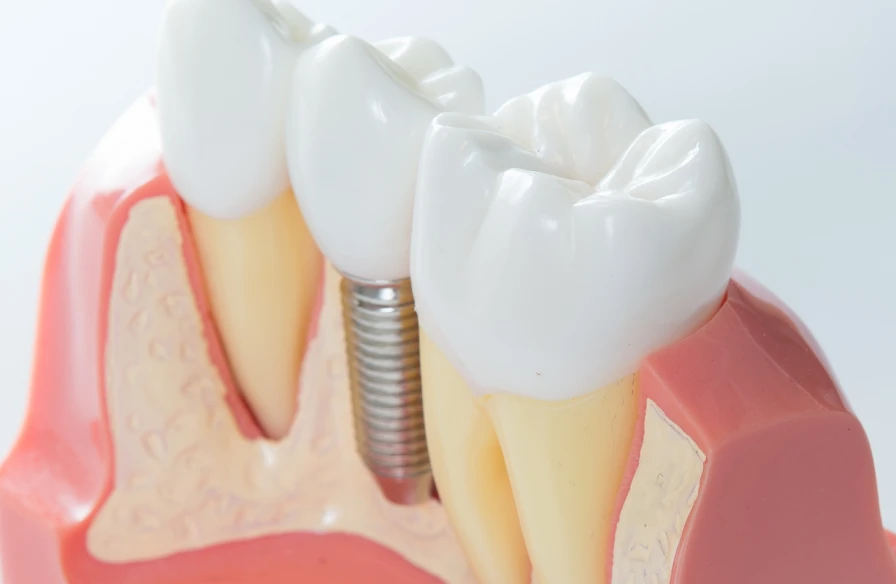
Différents types d’implants dentaires
L’implantologie propose diverses solutions adaptées aux besoins de chaque patient. Pour mieux comprendre ces options, il convient de les classer selon deux critères principaux : le matériau utilisé et leur emplacement dans la bouche.
Classification selon le matériau
Le titane reste le matériau le plus couramment employé en implantologie. En effet, sa biocompatibilité favorise une intégration osseuse optimale et garantit une fixation durable, tout en réduisant considérablement les risques de rejet. En alternative, l’implant en zircone constitue une option sans métal, dont la teinte se rapproche davantage de la couleur naturelle des dents. De plus, sa biocompatibilité, associée à une résistance accrue aux bactéries, en fait une solution particulièrement adaptée aux patients recherchant une approche esthétique et respectueuse de la santé gingivale.
Implant antérieur et postérieur
L’implant antérieur, placé à l’avant de la bouche, doit répondre à des critères esthétiques élevés. Il remplace généralement les incisives ou les canines et adopte une taille ainsi qu’une forme adaptées pour offrir un rendu naturel et harmonieux.
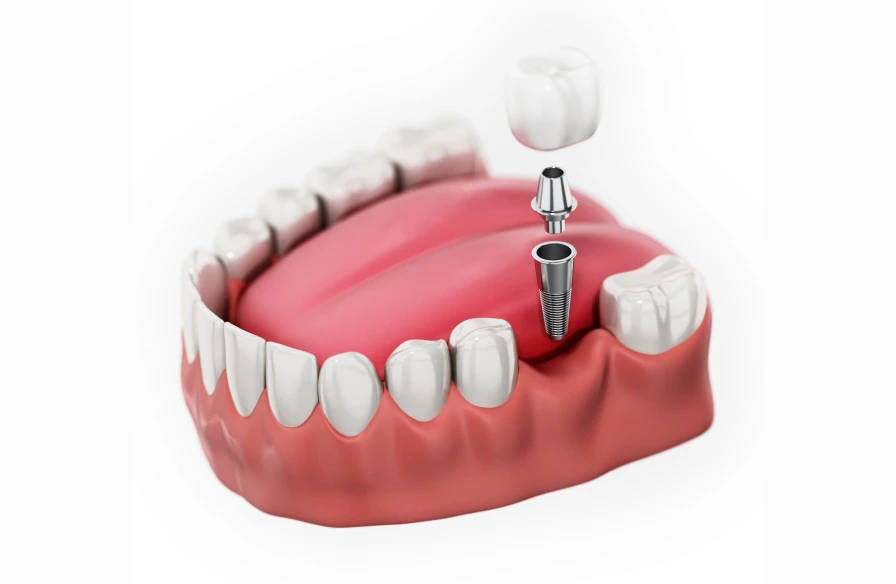
En revanche, l’implant postérieur, destiné aux molaires, doit supporter des pressions importantes lors de la mastication. Ainsi, pour garantir une stabilité optimale, il présente souvent un diamètre plus large et une longueur adaptée. De plus, l’espace disponible à l’arrière de la bouche influence directement le choix de l’implant.
Par conséquent, une étude approfondie permet alors d’opter pour la solution la plus appropriée.
Extraction-implantation immédiate
Lorsqu’une dent doit être retirée, il est parfois possible de poser un implant juste après l’extraction. Cette technique réduit la résorption osseuse et accélère le traitement. Toutefois, elle nécessite une évaluation minutieuse.
Les étapes de l’implantation immédiate
Évaluation préalable. Avant toute intervention, une radiographie ou un scanner permet de vérifier l’état de l’os et de s’assurer que l’implant peut être posé immédiatement.
- Extraction de la dent : la dent est retirée avec précaution afin de préserver l’os environnant.
- Pose de l’implant : l’implant est inséré directement dans l’alvéole laissée par la dent. Il doit être bien stabilisé pour favoriser une bonne cicatrisation.
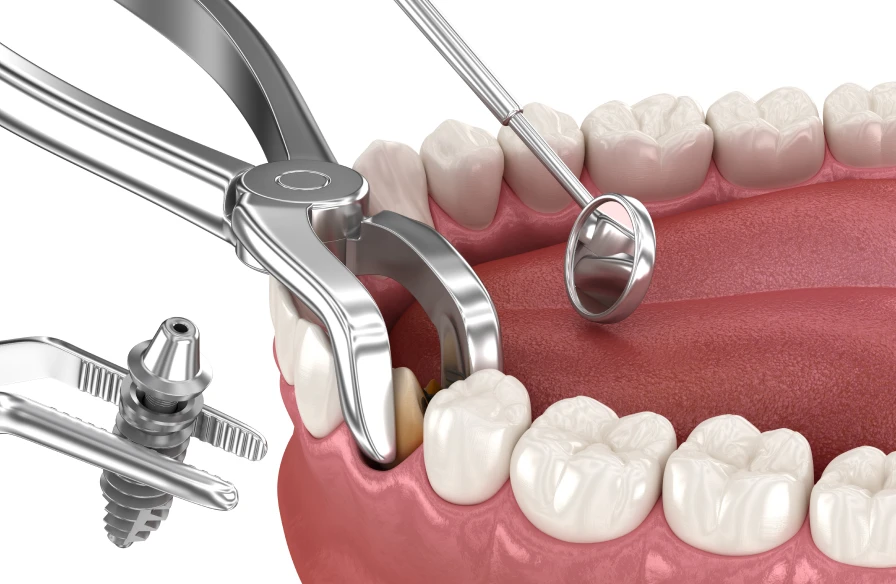
- Comblement osseux si nécessaire : dans certains cas, si l’os est insuffisant, une greffe osseuse peut être réalisée pour assurer un bon maintien de l’implant.
- Mise en place d’une vis de cicatrisation ou d’une couronne provisoire : une vis de cicatrisation est posée pour protéger l’implant. Dans certaines situations, une couronne provisoire peut être placée immédiatement.
- Cicatrisation et pose de la couronne définitive : l’implant doit cicatriser pendant quelques mois afin de bien s’intégrer à l’os. Une fois cette phase terminée, une couronne définitive est fixée pour retrouver une dent fonctionnelle et esthétique.
Cette méthode permet donc de réduire le temps de traitement et d’éviter une intervention supplémentaire. Toutefois, elle n’est pas toujours possible et nécessite une évaluation approfondie.
Chirurgie guidée
Grâce à la chirurgie guidée, la pose de l’implant gagne en précision et en sécurité.
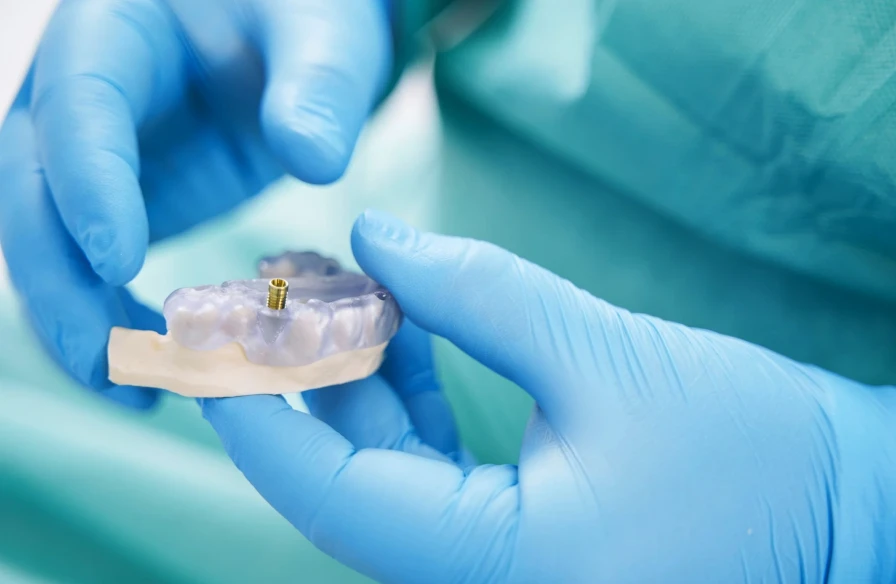
Cette méthode repose sur une planification numérique avancée, réalisée à partir d’un scanner 3D de la mâchoire du patient. Ainsi, à l’aide d’un guide chirurgical conçu sur mesure, le praticien insère l’implant en respectant précisément l’axe et la profondeur définis, ce qui permet d’optimiser son intégration et d’éviter les structures sensibles comme les nerfs ou les sinus.
En plus d’optimiser la précision, cette technique réduit les risques de complications et diminue le temps de l’intervention. Elle améliore également la cicatrisation en réduisant le traumatisme des tissus environnants. Grâce à cette approche, la mise en place de l’implant est plus confortable et favorise un rétablissement rapide du patient.
Pour bénéficier d’un accompagnement personnalisé et de soins adaptés, prenez rendez-vous au Cabinet du Dr Kouassi. Notre équipe vous accueille pour vous conseiller et vous proposer la solution implantaire la plus adaptée à votre besoin.
Régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) est une technique chirurgicale avancée utilisée en implantologie pour restaurer le volume osseux dans les zones où l’os de la mâchoire est insuffisant. Cette méthode permet de créer les conditions nécessaires à la pose d’implants dentaires, même en présence de pertes osseuses dues à des extractions, des maladies parodontales ou des traumatismes.
Principe de la ROG
La ROG repose sur l’utilisation de membranes barrières, résorbables ou non résorbables, qui isolent le site osseux à régénérer des tissus mous environnants. Cette isolation empêche les cellules épithéliales et conjonctives de coloniser la zone, favorisant ainsi la prolifération des cellules osseuses et la formation de nouvel os. Des matériaux de greffe, tels que des substituts osseux d’origine animale, synthétique ou autologue, sont souvent utilisés en complément pour soutenir la régénération. (
Indications
La ROG est indiquée dans plusieurs situations :
- Préparation d’un site implantaire après extraction dentaire ;
- Correction de défauts osseux horizontaux ou verticaux ;
- Augmentation du volume osseux dans les zones esthétiques ou fonctionnelles.
Cette technique est particulièrement utile pour assurer la stabilité et la durabilité des implants dentaires dans des conditions anatomiques défavorables.
Déroulement de l’intervention
La procédure de ROG se déroule généralement en plusieurs étapes :
- Incision et décollement du lambeau : le chirurgien expose la zone osseuse à traiter ;
- Mise en place du matériau de greffe : le défaut osseux est comblé avec le matériau choisi ;
- Positionnement de la membrane : une membrane est placée pour couvrir la greffe et isoler le site ;
- Sutures : le lambeau est repositionné et suturé pour assurer une fermeture hermétique.
La période de cicatrisation varie de 4 à 9 mois, selon l’étendue de la régénération nécessaire.
Avantages de la ROG
- Permet la pose d’implants dans des zones initialement inadaptées ;
- Améliore les résultats esthétiques et fonctionnels des restaurations implantaires ;
- Réduit le risque de résorption osseuse future.
Considérations et précautions
Le succès de la ROG dépend de plusieurs facteurs, notamment la qualité de la membrane utilisée, la stabilité du matériau de greffe et la gestion des tissus mous. Il est essentiel de suivre les recommandations post-opératoires pour minimiser les risques de complications, telles que l’exposition de la membrane ou les infections.
